Roka ir vissarežģītākais augšējās ekstremitātes reģions savā struktūrā. Tas sastāv no daudziem kauliem, kas ir cieši sagrupēti kopā. Kauli ir savienoti caur 30 dažādām locītavām – starpfalangu, metakarpofalangeālo, karpometakarpālo un radiokarpālo.
Saskaņā ar statistiku, rokas tiek traumētas daudz biežāk nekā jebkura cita ķermeņa daļa. Dažādas traumas, pēc dažādiem avotiem, veido no 30 līdz 50% no kopējā muskuļu un skeleta sistēmas traumu skaita un tām nav tendence samazināties.
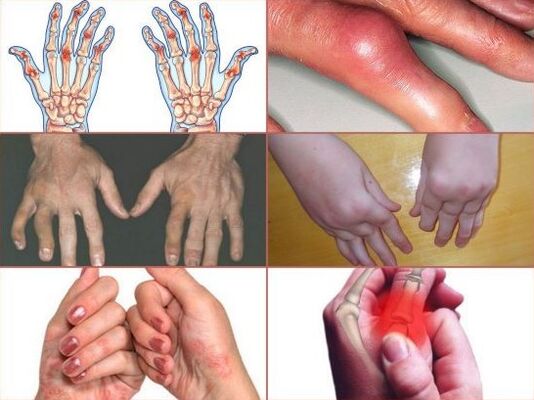
Tāpēc no visiem roku pirkstu sāpju cēloņiem galvenais ir traumas. Otrajā vietā izplatības ziņā ir saistaudu slimības – reimatoīdais artrīts, sistēmiskā sklerodermija un sarkanā vilkēde, psoriāze. Daudz retāk sāpes pirkstu locītavās rodas vielmaiņas procesu pārkāpuma dēļ podagras, osteoartrīta gadījumā.
Simptomi
Netraumatisku traumu pazīmes, kas var liecināt par locītavu patoloģiju, ir šādas:
- sāpju sindroms, kas ir pastāvīgs vai viļņains;
- sāpes, nospiežot un saliekot pirkstus;
- ādas pietūkums un apsārtums virs locītavām;
- stīvums, stīvums kustību laikā;
- smalko motoriku pasliktināšanās;
- čīkstēšana, kraukšķēšana un krakšķēšana pirkstu saliekšanas laikā;
- zemādas mezgliņu veidošanās, nesāpīgi pieskaroties;
- ādas sabiezēšana pie krokām;
- locītavu konfigurācijas maiņa;
- ķermeņa temperatūras paaugstināšanās.
Reimatoīdais artrīts
Reimatoīdās izcelsmes artrīts visbiežāk skar pirkstus, vienlaikus labās un kreisās rokas. Šo sistēmisko slimību raksturo imūnsistēmas darbības traucējumi, kad T-limfocīti sāk uzbrukt savām šūnām. Sinoviālās membrānas šūnas, kas no iekšpuses klāj locītavas kapsulu, aktīvi ražo reimatoīdo faktoru: patoloģiskās antivielas ir aizsargājošas olbaltumvielu molekulas.
Tālāk reimatoīdie faktori nonāk asinsritē un saistās ar normālām antivielām. Tā rezultātā veidojas imūnkompleksi, kas nosēžas uz asinsvadiem un audiem. Tos absorbē imūnsistēmas šūnas – neitrofīli un fagocīti, izdalot vielas, kas bojā apkārtējās struktūras.
Ir zināms, ka šādi iekaisums attīstās reimatoīdā artrīta gadījumā. Tomēr zinātniekiem nav izdevies noteikt šī procesa cēloni. Saskaņā ar jaunākajiem pētījumiem šajā jomā, saistaudu bojājumu vaininieki ir citokīni - signalizācijas imūnās šūnas. Japānas eksperti nonāca pie secinājuma, ka šī šūnu tipa izpēte palīdzēs atrast efektīvu ārstēšanas metodi.
Ar reimatoīdo artrītu var sāpēt jebkurš pirksts – rādītājpirksts, vidējais, zeltnesis vai mazais pirksts, taču bojājums vienmēr būs abpusējs. Ja viens vai vairāki kreisās rokas pirksti saslimst, tad tie paši labās rokas pirksti sāk sāpēt gandrīz uzreiz.
Falangas locītavu zonā uzbriest un apsārt, šķidruma uzkrāšanās dēļ tās slikti izliecas, it īpaši no rīta. Rīta stīvums var ilgt līdz 1 stundai. Laika gaitā artrīta progresēšana noved pie gludu skrimšļa audu aizstāšanas ar šķiedru struktūru, kas traucē kaulu brīvu kustību locītavā.
Pamazām locītavas deformējas, mainoties locītavu elementu stāvoklim, sāpes pastiprinās. Ar ilgstošu slimības gaitu plaukstas aizmugurē locītavu tuvumā parādās nelieli nesāpīgi veidojumi - reimatoīdie mezgliņi.
Psoriātiskais artrīts
Šīs slimības simptomi var atgādināt reimatoīdo artrītu un rasties dermatoloģiskas patoloģijas - psoriāzes - fona. Lielākajā daļā gadījumu vispirms parādās izsitumi uz ādas, un pēc kāda laika sāp pirkstu locītavas.
Iespējama arī ādas un locītavu bojājumu vienlaicīga izpausme, 20 no simts pacientiem locītavas sāk sāpēt agrāk. Kāpēc rodas psoriāze, nav zināms. Jādomā, ka to var izraisīt ģenētiska predispozīcija, imūnsistēmas darbības traucējumi un infekcijas. Pacientu vidējais vecums ir 40 gadi.

Psoriātiskais artrīts, tāpat kā reimatoīdais artrīts, var sākties ar vispārēju nespēku un savārgumu, vai arī tas var izpausties ar asām sāpju sajūtām negaidīti. Var tikt skarti ne tikai pirksti, bet arī mazās pēdu, ceļu un plecu locītavas. Iesaistīšanās patoloģiskajā procesā var būt gan vienpusēja, gan simetriska.
Sāpju sindroms ir visizteiktākais naktī un miera stāvoklī. No rīta ir stīvums, pa dienu un ar kustībām sāpes mazinās. Visbiežāk ir bojājums vienā pusē - kreisajā vai labajā, un, kā likums, sāp nevis viena, bet 2-4 locītavas (oligo-artrīts).
Pēc ilgas atpūtas pirksti ļoti pietūkst un kļūst kā desas, iekaist saliecēju muskuļu cīpslas, āda pāri locītavām iegūst purpura zilganu nokrāsu. Sekojošie simptomi norāda uz psoriāzi un psoriātisko artrītu:
- sarkani vai rozā zvīņaini plankumi uz galvas, elkoņiem, ceļiem un augšstilbiem - tie var būt atsevišķi vai aptvert lielu ādas laukumu;
- raksturīgas bedrītes uz roku ādas, līdzīgas bakām, pigmentācija uz roku vai kāju pirkstiem;
- psoriātiskās plāksnes ir hiperēmijas, tūskas un var niezēt;
- sāpes locītavās ir pastāvīgas un nepāriet dienas laikā;
- ievērojami samazinās rokas mobilitāte un funkcionalitāte.
Artropātiskā psoriāzes forma ir viena no smagākajām. Parasti locītavu deformāciju nenovēro, bet, ja tā notiek, tad nav izslēgta kaulu locītavu virsmu saplūšana (ankiloze).
Šīs slimības briesmas ir tādas, ka patoloģiskajā procesā pakāpeniski tiek iesaistītas lielas locītavas un mugurkauls. Attīstās kaulu osteoporoze, tiek iznīcinātas locītavas, tāpēc psoriātiskais artrīts bieži noved pie invaliditātes.
Osteoartrīts
Artrozes gadījumā tiek traucēts skrimšļa audu veidošanās process, kas pārklāj kaulu locītavu virsmas. To veicina gan ārējie, gan iekšējie faktori – traumas, liela fiziskā slodze, iedzimta predispozīcija un vielmaiņas traucējumi.
Atkarībā no cēloņa artroze var būt primāra un sekundāra, attīstās uz endokrīnās vai vielmaiņas slimības fona. Visbiežāk artroze skar apakšējo ekstremitāšu lielās locītavas – ceļu, gūžas un potītes – jo tās nes galveno slodzi ejot un stāvot. Augšējās ekstremitātes tiek skartas daudz retāk.
Ja ilgstošas fiziskas slodzes dēļ sāp pirksti un pēc atpūtas sāpes pazūd, nav izslēgta artrozes attīstība.
Laika gaitā parādās citi simptomi:
- pastiprinātas sāpes, saspiežot dūri vai sasprindzinot pirkstus;
- slimās locītavas izmēra palielināšanās;
- stīvums no rīta, kas prasa pirkstu "attīstību" 10-15 minūtes vai ilgāk;
- raksturīga krakšķēšana, saliekot pirkstus.
Osteoartrīts attīstās lēni un var neradīt lielas bažas vairākus gadus vai pat gadu desmitus. Tomēr dažos gadījumos strauji palielinās simptomi un krasi pasliktinās stāvoklis. Ja sākumā sāpes rodas tikai piepūles laikā, tad vēlāk tās nepāriet arī pēc atpūtas.
Pateicoties locītavu veidojošo kaulu marginālajiem izaugumiem, parādās raksturīgi čiekurveidīgie veidojumi. Tuvāk plaukstai, proksimālajās falangu locītavās, veidojas Bušāra mezgliņi. Blakus distālajām starpfalangu locītavām, kas atrodas netālu no nagiem, atrodas Heberdena mezgliņi.
Stenozējošais ligamentīts
Stenozējošais ligamentīts ietekmē rokas saišu-cīpslu aparātu un izpaužas kā viena pirksta bloķēšana locīšanas vai pagarinājuma stāvoklī. Patoloģisko procesu izraisa pārslodze vai pārmērīgs spiediens uz saišu zonu, tāpēc slimība rodas starp cilvēkiem, kas nodarbojas ar fizisko darbu - celtniekiem, metinātājiem, šuvējām un virtuves darbiniekiem. Bērniem stenozējošais ligamentīts ir ārkārtīgi reti sastopams un skar tikai īkšķi.
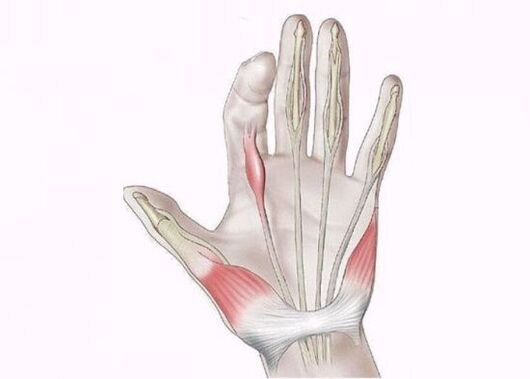
Galvenais slimības simptoms ir pirksta "lēkšana" pagarinājuma laikā, ko papildina klikšķis. Nākotnē "snap" pazūd, un pirksts paliek nekustīgs, pārvēršoties par izliekumu vai ekstensora kontraktūru.
Agrīnās stadijās ir sāpes, nospiežot plaukstu pie pirksta pamatnes, un grūtības ar saliekšanu / pagarinājumu, īpaši izteiktas no rīta. Ar ilgstošu ligamentīta gaitu pirkstu var kustināt tikai ar otras rokas palīdzību, un pēc "noraušanas" rodas sāpes, kas izplatās ne tikai uz plaukstu, bet arī uz apakšdelmu.
Pie kura ārsta vērsties
Par sāpēm pirkstos vispirms varat sazināties ar terapeitu, kurš nepieciešamības gadījumā nosūtīs pie šaura speciālista - traumatologa, reimatologa, hematologa, neirologa vai ķirurga. Diagnozei tiek izmantotas klīniskās, radiācijas un laboratorijas pētījumu metodes.
Sāpju cēloņa noskaidrošanai tiek veikta atnešanās (anamnēzes ņemšana) un fiziskā apskate, pēc kuras tiek nozīmēta rentgena vai tomogrāfija, asins un urīna analīzes.
Ārstēšana
Kā ārstēties un ko darīt tālāk, būs atkarīgs no izmeklējuma rezultātiem. Uzdevums numurs 1 ir sāpju un iekaisuma mazināšana: šim nolūkam tiek parakstītas zāles no NPL grupas - nesteroīdie pretiekaisuma līdzekļi. Pašlaik arvien biežāk tiek izmantoti jaunās paaudzes līdzekļi, selektīvās darbības NPL.
Selektīvie NPL darbojas selektīvi un tiem ir mazāk toksiska ietekme uz organismu, tos var lietot ilgstoši. Ja sāpju sindroms ir mērens vai vājš, tiek izmantoti lokāli līdzekļi - pretiekaisuma ziedes un želejas.
Reimatoīdā artrīta ārstēšanā ietilpst pamata un bioloģiskie produkti, steroīdu hormoni. Šīs zāles nomāc imūnsistēmu, tādējādi samazinot iekaisuma procesa intensitāti.
Tās pašas imūnsupresīvās zāles tiek parakstītas, ja locītavas sāp uz psoriātiskā artrīta fona. Lai samazinātu slimības aktivitāti, pagarinātu remisijas periodus un saīsinātu zāļu terapijas ilgumu, tiek izmantotas tādas metodes kā plazmaferēze, hemosorbcija un fotohemoterapija.
Kā ārstēt locītavu artrozi ir atkarīgs no slimības stadijas. 1-2 stadijā ir iespējams ievērojami palēnināt skrimšļa iznīcināšanu, lietojot hondroprotektorus. Efektīva ir fizioterapija, kas pastiprina medikamentu iedarbību un stimulē atveseļošanās procesus.
Artrozes ārstēšanai var izrakstīt:
- magnetoterapija;
- elektroforēze;
- lāzers;
- ultraskaņa;
- krioterapija - locītavu iedarbība ar šķidro slāpekli;
- balneoterapija - vannas ar minerālūdeni;
- hirudoterapija - ārstēšanas laikā ar dēlēm locītavā nonāk vielas, kas veicina skrimšļa atjaunošanos (hirudīns, vitamīni un hormoni).
Terapeitiskā taktika stenozējoša ligamentīta gadījumā tiek noteikta, ņemot vērā stadiju, provocējošu faktoru klātbūtni un pacienta vecumu. Ja saišu bojājumi ir minimāli, ieteicams samazināt slodzi uz plaukstu, ja nepieciešams, roku fiksē ar ortozi vai šinu. Pret sāpēm tiek noteikti pretiekaisuma līdzekļi un elektroforēze ar hialuronidāzi.
Otrā posma ārstēšana sākas ar konservatīvām metodēm. Efekta trūkums vairākus mēnešus liecina par operāciju, lai pārgrieztu bojāto saiti. Pacientiem ar trešo posmu konservatīvā terapija tiek veikta ārkārtīgi reti, vairumā gadījumu operācija tiek veikta, kā plānots.
Atsauce: lielā atkārtošanās riska dēļ ir ļoti svarīgi mainīt profesiju, ja tā ir saistīta ar slodzi uz rokām.
Tautas aizsardzības līdzekļi
Līdzekļi, kas pagatavoti pēc tautas receptēm, nevar būt galvenā ārstēšanas metode, jo tie nav pietiekami efektīvi. Tomēr kā papildu terapija šādas zāles palīdzēs mazināt sāpes un uzlabos zāļu iedarbību.

Sajauc dažas lauru lapas ar kadiķa skujām, pievieno nedaudz sviesta un iemasē rokas ar iegūto ziedi.
Naktī var pagatavot kompresi no sasmalcināta krīta, kefīra, raudzēta cepta piena vai vārītām auzu pārslām.
Kompresēm izmanto zaļos kartupeļus, kas jāsasmalcina tieši mizā gaļas mašīnā vai uz rīves. Tad iemērciet kartupeļu biezputru karstā ūdenī un sasildiet līdz 39-40 °. Pēc tam ievietojiet to lina maisiņā un uz pusstundu uzklājiet uz sāpošajām locītavām. Procedūru var veikt vairākas reizes dienā.
Parafīna aplikācijas labi mazina sāpes, ja uz 10 minūtēm ieliek rokas kausētā parafīnā, bet pēc tam 15-20 minūtes notur tās jebkurā ārstniecības augu novārījumā. Jūs nevarat baidīties no apdegumiem, jo parafīns kūst temperatūrā, kas nepārsniedz 65 °. Lai sasniegtu efektu, pietiek ar 2-3 lietošanas reizēm nedēļā.
Kompreses ar Bischofite palīdz paātrināt audu dzīšanu. Pateicoties savam sastāvam, šis dabīgais minerāls mazina sāpes un iekaisumus, atjauno locītavu kustīgumu. Regulāra Bishofit lietošana uztur muskuļu un saistaudu tonusu.
Kompresiju ar Bischofite ieteicams veikt šādi: sasildiet locītavas ar sildīšanas spilventiņu vai turiet tās siltā vannā, pēc tam ierīvējiet Bischofite, kas iepriekš atšķaidīts ar ūdeni 1: 1, roku ādā. Berzēšana jāturpina vairākas minūtes, pēc tam uz sāpošās vietas uzklāj šķīdumā samērcētu audumu vai marli. No augšas komprese ir pārklāta ar polietilēnu un izolēta. Kompreses ar Bischofite tiek veiktas naktī, no rīta rokas rūpīgi nomazgā ar siltu ūdeni. Procedūra tiek veikta katru otro dienu trīs nedēļas.
Atsauce: kompresi ar Bischofite var likt vienlaikus ne vairāk kā trīs locītavās.
Svarīgākā
Lai novērstu vai samazinātu sāpju intensitāti, kas jau ir parādījušās, jums ir jāsaglabā birstes siltas un tās nedrīkst pakļaut hipotermijai. Darbus, kuros jāveic viena veida kustības, vislabāk veikt ar pārtraukumiem, un, izmantojot vibrācijas instrumentus, izmantojiet cimdus un ar otru roku atbalstiet darba suku. Paceļot un pārvadājot smagas kravas, kravas svars vienmērīgi jāsadala uz abām ekstremitātēm. Veselas locītavas var uzturēt arī ar pareizu uzturu, kam jāsatur kalciju saturoši pārtikas produkti un omega-3 taukskābes.
















































